„Herz aus dem Takt“
Herzrasen oder unangenehmes Herzstolpern führen oft zu großer Verunsicherung. Die Herzanfälle treten meist ohne Vorwarnung auf, und es dauert nicht selten längere Zeit bis die Diagnose klar ist.
Im Buch werden Herzrhythmusstörungen mit ihren unterschiedlichen Symptomen sehr detailliert und verständlich erklärt, wobei das Vorhofflimmern einen zentralen Platz einnimmt. Weit mehr als eine Million Menschen in Deutschland sind davon betroffen. Viele Fallbeispiele zu den unterschiedlichen Formen von Herzrasen und Herzstolpern schildern sehr anschaulich die Symptome und die möglichen Behandlungswege, die neben sehr modernen und komplexen Verfahren auch den psychosomatischen Aspekt nicht außer Acht lassen.
„Herz aus dem Takt“ versucht, sehr anschaulich fundiertes ärztliches Wissen über Herzrhythmusstörungen „alltagstauglich“ zu vermitteln, so dass es auch für den interessierten „Nichtspezialisten“ erfassbar und hilfreich sein kann. Das Buch wendet sich an Betroffene, die ihre Erkrankung und deren aktuelle Therapie verstehen möchten. Viele Abbildungen unterstützen das Verstehen beim Lesen und lustige Illustrationen machen das Lesen vergnüglich.
EPU -Elektrophysiologische Untersuchung
Die Untersuchung dauert etwa 1 Stunde und die Patienten spüren davon in aller Regel kaum etwas. Auf Wunsch kann ein Schlafmittel verabreicht werden, das allerdings bewirken kann, dass die Rhythmusstörungen schwieriger induzierbar sind. In diesem Fall ist „Lampenfieber“ sogar günstig.
Die Rhythmusstörung wird dabei durch die Auswertung der EKG-Aufzeichnungen direkt aus dem Herzen am Computer analysiert. In vielen Fällen erfolgt direkt im Anschluss die Behandlung der Rhythmusstörung mittels gezielter Verschorfung (Katheterablation / Verödung…) über einen exakt im Herzen platzierten Elektrodenkatheter (Tastkatheter).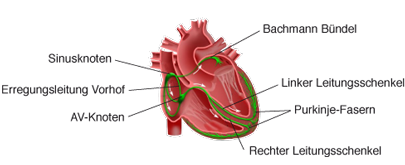
Die Abbildung zeigt ein Modell des Herzens mit dem Ort, in dem der elektrische Takt -die Herzerregung- entsteht: der Sinusknoten. Die anderen grünen Strukturen und Leitungsbahnenen sind die Erregungsleitungsstrukturen. Hier wird der Impuls vom Taktgeber Sinusknoten bis zur Herzmuskulatur geleitet. Das dauert in Ruhe ca. 1 Sekunde. Die Herzfrequenz und die entsprechende Leitung kann aber in speziellen Situationen sehr viel schneller ablaufen. Ersatzweise können alle diese Strukturen auch selbst einen Takt angeben. Dieser ist dann allerdings meist deutlich langsamer als der „Dirigent Sinusknoten“ und vor allem nicht mehr so verlässlich, je weiter die Struktur vom Sinusknoten entfernt ist.
Katheterablation
Durch Anwendung von Hochfrequenzstrom kommt es für ca. 90 Sek. zur Erwärmung des Herzmuskelgewebes auf ca. 55-70 Grad Celsius. Dadurch wird eine Verödung mit Bildung einer kleinen Narbe (Durchmesser 2-3 mm) erzielt.
Ziel der Katheterablation ist, dass nach der gezielten Ablation von Herzmuskelgewebe die Herzrhythmusstörung nicht mehr auslösbar ist und damit bei Ihnen nie wieder auftritt. Eine Wiederholung der Behandlung ist in der Regel möglich.
AVNRT – AV-Reentry-Tachykardie
Eine AV-Reentry -Tachykardie bezeichnet das regelmäßige Kreisen der Erregung im AV-Knoten selbst. Hierbei kann es je nach Alter der Patienten oft zu einem sehr schnellen Puls kommen. In der Regel steigt dabei die Herzfrequenz plötzlich ohne Vorankündigung auf 150 – 200/min. Eine Beendigung des Herzrasens gelingt oft durch Pressen, Luftanhalten, Trinken von kaltem Wasser oder ähnliche Maßnahmen. Die Tachykardie hört dann genauso plötzlich auf, wie sie begonnen hat. Das wird häufig auch als sogenanntes Lichtschalterphänomen bezeichnet.
Ursache für diese meist harmlose aber störende Form der Herzrhythmusstörung ist eine sog. doppelte Anlage von Erregungsleitungen im AV-Knoten selbst, die bei vielen Menschen vorliegt, ohne Symptome hervorzurufen. Bei einigen Patienten kann es aber aufgrund besonderer Eigenschaften dieser Leitung, ausgelöst durch einzelne Extraschläge, zu einer Initiierung dieser kreisenden Erregung kommen. Wenn die Anfälle häufiger werden, oder zu starken Symptomen führen, ist die Katheterablation erforderlich. Dabei wird die Herzrhythmusstörung durch eine gezielte Veränderung der Leitungseigenschaften des AV-Knotens endgültig beseitigt. Eine weitere medikamentöse Therapie ist nicht mehr nötig. Die Erfolgsquote dieser Behandlung liegt bei fast 100%. Das Risiko, dass es bei der Stromanwendung zu einer bleibenden Schädigung des AV-Knotens kommt und ggf. eine Schrittmacherimplantation notwendig ist liegt bei unter 1%.
WPW-Syndrom – AV-Reentry-Tachykardien
Das Herzrasen beginnt völlig unerwartet und endet ebenso plötzlich wieder. Oft kommt es dabei zu Symptomen wie z. B. Atemnot, heftigen Angstzuständen, selten auch zur Bewusstlosigkeit. Eine Kombination von WPW-Syndrom und Vorhofflimmern kann in sehr seltenen Fällen sogar lebensbedrohlich sein. Aus diesem Grund ist eine dauerhafte Beseitigung der zusätzlichen Leitungsbahn ratsam.
Bei dieser Katheterablation wird dann die zusätzliche, nicht notwendige Leitungsbahn verödet, um damit das Herzrasen endgültig zu behandeln. Hierbei wird oft die zusätzliche Punktion der Arterie in der Leistenregion vorgenommen, da viele zusätzliche Leitungsbahnen auf der linken (arteriellen) Herzseite, an der Mitralklappe, liegen. Die Alternative zur Punktion ist die Punktion der Herzscheidewand zwischen den beiden Vorhöfen (transseptale Punktion) . In geübter Hand eine sichere Prozedur. Die Erfolgsaussicht dieser Behandlung liegt bei über 90%.
![]()
Diese Abbildung zeigt die sogenannte „Delta-Welle“. Das ist der „Kleine Buckel“ zu Beginn der großen Kammererregung.
Vorhofflattern
Die Katheterablation von Vorhofflattern ist manchmal etwas schmerzhaft, deshalb erhalten Sie in der Regel ein hochwirksames Schmerzmittel.
Die Erfolgsaussicht liegt bei 90%. Auch nach erfolgreicher Ablation kann das Herzrasen wieder auftreten – dann vielleicht in einem neuen „Gewand“ als Vorhofflimmern oder untypisches Vorhofflattern. Der Grund dafür ist, dass die Herzerkrankung oft fortschreitet und auch der linke Vorhof beteiligt ist. Diese Rhythmusstörungen werden dann entweder medikamentös und / oder mit dem Katheter behandelt.
Wegen des hohen Risikos der Bildung von Blutgerinnseln, die einen Schlaganfall auslösen könnten, ist bei all diesen Formen von Herzrhythmusstörungen eine medikamentöse Blutverdünnung über einen langen Zeitraum – meist sogar lebenslang – notwendig.
![]()
Die Abbildung zeigt typisches Vorhofflattern. Zwischen den großen Zacken, den sog. QRS-Komplexen, sehen Sie die typischen “ sägezahnförmigen Flatterwellen“. Jeder Sägezahn entspricht einem Erregungskreis im rechten Vorhof, der 200 – 300 ms dauert. Hier wird nach jedem zweiten „Kreis“ im Vorhof einmal die Herkammer erregt. Das wird als 2:1 Überleitung bezeichnet. Die Pulsfrequenz beträgt hier ca. 100 – 140/ min. Auffällig ist, dass sie dabei kaum schwankt. Das heißt, dass das Herz oft stundenlang mit dem selben Tempo schlägt.
Vorhoftachykardien
Eine Katheterablation ist auch bei diesen Rhythmusstörungen nach vorheriger ausführlicher Diagnostik (EPU) möglich. Hierbei liegt die Erfolgsquote je nach Lage der “Fehlzündkerze” zwischen 60% und 90%.
Kammertachykardien
Es gibt auch Formen von Kammertachykardien bei Patienten, die sonst keinerlei Herzerkrankungen haben. Hier ist eine Katheterablation oft möglich und sollte bei entsprechenden Symptomen (Herzrasen, Herzklopfen, Atemnot) versucht werden.
Die Erfolgsaussicht bei der Katheterablation von Kammertachykardien beträgt bei geeigneten Patienten zwischen 50 und 80%.
Vorhofflimmern
Mit einer gesunden Lebensführung kann also schon viel gegen die Entstehung von Vorhofflimmern getan werden. Oft gibt es jedoch auch eine genetische Veranlagung, weshalb auch sonst gesunde und junge Patienten betroffen sein können.
Am Anfang der Erkrankung spürt man häufig kurze Phasen von unregelmäßigem Herzrasen, die nur wenige Sekunden anhalten. Später werden die Episoden häufiger und länger. Dann kommen Atemnot und eine Einschränkung der Belastbarkeit dazu. In vielen Fällen spüren die Patienten aber auch gar nichts.
Das Vorhofflimmern ist solange relativ harmlos, wie keine Begleiterkrankungen (hoher Blutdruck, Diabetes mellitus, eine koronare Herzkrankheit oder andere arteriosklerotische Gefäßleiden, etwas fortgeschritteneres Alter (> 65 Jahre), eine Herzschwäche oder ein Schlaganfall) dazukommen. Sind diese Risikofaktoren vorhanden, ist ein (erneuter) Schlaganfall in den nächsten Jahren relativ wahrscheinlich. In diesem Fall werden Gerinnsel aus dem Vorhof ins Gehirn (oder in andere Organe, wie z.B. Arm, Bein, Darm….) geschwämmt und verstopfen dort wichtige Blutgefäße.
Die Gerinnsel im Vorhof bilden sich im sog. Vorhofohr. Das ist eine individuell unterschiedlich große Ausstülpung des linken Vorhofes. Das Blut steht während des Vorhofflimmerns quasi still. Es verklumpt / gerinnt deshalb gerade im Vorhofohr, weil das Vorhofohr bei der Füllung der Herzkammern nicht so wie der Rest des Vorhofes entleert wird. Es verbleibt also immer ein Teil des Blutes dort und kann deshalb gerinnen/ verklumpen. Entsprechend wichtig ist eine rechtzeitige medikamentöse Blutverdünnung. Sogenannte Antikoagulantien (Blutverdünner) sind die Vitamin K-Antagonisten Marcumar und Falithrom, Pradaxa (Dabigatran) – ein Thrombinhemmer, Xarelto (Rivaroxaban) und Eliquis (Apixaban) das sind beides sog. Faktor Xa-Hemmer und das bekannte Heparin. Das so „künstlich flüssiger gemachte“ Blut kann kaum noch verklumpen und Schlaganfälle auslösen.
Da Ihnen keiner ansieht, dass Sie Blutverdünner einnehmen, ist es sehr wichtig, ja sogar mitunter lebensrettend, den entsprechenden Ausweis immer dabei zu haben und die behandelnden Ärzte darauf hinzuweisen. Die neuen Blutverdünner (Pradaxa, Xarelto und Eliquis) sind sicher und sehr praktisch in der Anwendung. Für eine OP reicht meist eine kurzfristige (in der Regel ein bis zwei Tage) Einnahmepause.
Bei der Diagnose Vorhofflimmern werden einige Untersuchungen durchgeführt. Der Kardiologe macht einen Herzultraschall, oft einen Belastungstest und nicht selten eine Herzkatheteruntersuchung, um mögliche begleitende Herzerkrankungen (wie Herzklappenfehler oder eine koronare Herzerkrankung) optimal mit zu behandeln. Die medikamentöse Einstellung des Bluthochdruckes mit modernen Medikamenten (ACE-Hemmer, Sartane, Betablocker oder Kalziumantagonisten) ist eine der wesentlichsten Grundvoraussetzung bei der effektiven Behandlung von Vorhofflimmern. Begleiterkrankungen wie Diabetes mellitus, Adipositas, Nieren- und Lungenerkrankungen (z.B. Schlaf-Apnoe-Syndrom) müssen optimal behandelt sein. Nicht zuletzt ist die Lebensführung wichtig: Ausdauersport, ein gutes Stressmanagement und ein kontrollierter Umgang mit Alkohol helfen bei vielen Patienten, das Vorhofflimmern zu mildern und vielleicht „im Keim zu ersticken“.
Eine gezielte Behandlung von Vorhofflimmern ist erforderlich, wenn die Symptome durch o.g. Maßnahmen nicht kontrolliert werden können. In der Regel erfolgt dann eine medikamentöse Behandlung mit einem sogenannten Antiarrhythmikum, die gewissenhaft vom Hausarzt und vom Kardiologen überwacht wird.
Bei Vorhofflimmern ist seit einigen Jahren eine gezielte Behandlung der Rhythmusstörung im Katheterlabor möglich. Diese Katheterablationsverfahren sind erfolgversprechend. Die Erfolgschancen nach dem ersten Eingriff liegen aktuell bei ca. 70%. Bei ca. 1/4 der Patienten sind erneute Eingriffe erforderlich, um das Vorhofflimmern dann bei ca. 90% der Patienten dauerhaft zu beseitigen. Zur Ablation werden verschiedene Techniken genutzt, weil die Art des Vorhofflimmerns bei jedem Patienten anders ist. Bei der Auswahl der Technik spielen die zugrundeliegende Herzerkrankung, die Dauer und Häufigkeit des Vorhofflimmerns und Begleiterkrankungen eine Rolle. Wir arbeiten mit der Ballontechnik (Kryoablation) und mit der Hochfrequenztechnik (CARTO-Mapping). Der Eingriff ist komplex und dauert ca. 2 Stunden. Der gesamte Klinikaufenthalt dauert drei bis vier Tage.
Die dauerhafte und komplette Zerstörung des sog. AV-Knotens, die zur Abhängigkeit vom Herzschrittmacher führt, wird kaum noch durchgeführt.
Aufklärung zur Ablation von Vorhofflimmern
Hinweise zur Nachbetreuung von Patienten nach Pulmonalvenenablation Kathetherablation von Vorhofflimmern (Aufklärung für Patienten)
Sollten Sie noch keinen Adobe Reader haben, können Sie ihn hier herunterladen.